Swędząca, wypełniona płynem wysypka po jednej stronie ciała? Taki objaw może świadczyć o półpaścu. Sprawdź, czy towarzyszą Ci inne charakterystyczne dla tej choroby objawy i dowiedz się:
Co to jest półpasiec?
Półpasiec (łac. herpes zoster) to choroba zakaźna wywoływana przez wirusa ospy wietrznej i półpaśca — Varicella zoster virus (VZV). To ten sam patogen, który odpowiada za ospę wietrzną. Po przechorowaniu ospy wirus nie znika z organizmu. Zasiedla zwoje nerwowe i może tam przebywać latami w fazie uśpienia, nie dając żadnych objawów.
Kiedy odporność organizmu słabnie - z powodu wieku, stresu lub chorób przewlekłych, wirus uaktywnia się. Wędruje wzdłuż włókien nerwowych do skóry i wywołuje charakterystyczną, bolesną wysypkę. Dlatego zmiany skórne w półpaścu ograniczają się do obszaru unerwionego przez jeden nerw — tzw. dermatomu — i pojawiają się po jednej stronie ciała, najczęściej na tułowiu. Choroba trwa zazwyczaj 3–5 tygodni, a leczenie przeciwwirusowe daje najlepsze efekty, gdy rozpocznie się je w ciągu 72 godzin od pojawienia się zmian skórnych.
Czy półpasiec jest zaraźliwy?
Tak, ale trudniej się nim zarazić niż ospą wietrzną. Osoba z prawidłową odpornością przenosi wirusa głównie przez bezpośredni kontakt z płynem z pęcherzyków skórnych. U osób z obniżoną odpornością do zakażenia może dojść także przez kontakt z wydzieliną z dróg oddechowych.
Osoba chora na półpasiec nie zaraża półpaścem — może jedynie przenieść wirusa VZV. U kogoś, kto nie chorował na ospę wietrzną, kontakt z chorym na półpaśca wywoła ospę, nie półpasiec. Okres zakaźności trwa od momentu pojawienia się wysypki do całkowitego wyschnięcia i pokrycia się strupkami wszystkich zmian skórnych.
Ryzyko zakażenia od osoby z prawidłową odpornością, u której wykwity półpaśca obejmują zakryte części ciała (np. tułów), jest niewielkie i zgodnie z aktualnymi wytycznymi nie stanowi wskazania do profilaktyki poekspozycyjnej.
Ile trwa półpasiec?
Większość przypadków trwa od 3 do 5 tygodni. Choroba ma kilka faz:
- Faza zwiastunowa (1–5 dni) — mrowienie, pieczenie, drętwienie skóry, czasem gorączka i ból głowy
- Faza wysypkowa — pojawiają się skupiska pęcherzyków wypełnionych płynem
- Faza gojenia (7–14 dni) — pęcherzyki wysychają i pokrywają się strupkami
- Faza ustępowania — strupki odpadają, mogą pozostać przejściowe zmiany pigmentacyjne
Za okres zakaźności w przypadku półpaśca miejscowego i rozsianego uważa się czas od wystąpienia osutki (wysypki) do przyschnięcia wszystkich zmian.
Objawy półpaśca - jak rozpoznać?
Pierwsze sygnały bywają mylące. Na kilka dni przed wysypką mogą pojawić się:
- ostry, jednostronny ból wzdłuż przebiegu nerwu — pieczący, przeszywający lub tępy
- mrowienie, swędzenie lub drętwienie skóry w jednym miejscu
- stan podgorączkowy lub gorączka
- ból głowy, osłabienie
- nadwrażliwość na światło
Następnie na skórze pojawia się rumień z pęcherzami wypełnionymi płynem. Skupiska pęcherzyków układają się pasmowo, najczęściej na tułowiu, brzuchu lub plecach. Zmiany znajdują się tylko po jednej stronie ciała — to najbardziej charakterystyczny objaw, od którego pochodzi nazwa choroby.
Bardzo rzadko zdarza się półpasiec bez wysypki. Rozpoznanie opiera się wtedy na objawach bólowych oraz wyników badań laboratoryjnych, głównie przeciwciał IgM przeciwko wirusowi VZV .
Odmiany półpaśca a objawy
Poza typowym przebiegiem wyróżnia się kilka cięższych odmian:
- Półpasiec oczny — zmiany w okolicy oka, ryzyko zapalenia spojówek, tęczówki i uszkodzenia wzroku. Wymaga pilnej konsultacji okulistycznej.
- Półpasiec uszny (zespół Ramsaya-Hunta) — wysypka w okolicy ucha, zaburzenia słuchu, szumy uszne, możliwe porażenie nerwu twarzowego.
- Półpasiec rozsiany — zmiany na całym ciele, spotykany u osób z ciężkim upośledzeniem odporności.
- Półpasiec zgorzelinowy — zamiast gojenia dochodzi do powstawania owrzodzeń.
- Półpasiec krwotoczny — z wylewami krwi do skóry.
Z czym można pomylić półpaśca?
Półpasiec a przeziębienie bądź grypa
Pierwsze objawy półpaśca są niecharakterystyczne i łatwo je pomylić z popularnymi dolegliwościami, takimi jak przeziębienie lub grypa. Podwyższona temperatura, ból głowy, osłabienie, dreszcze czy nadwrażliwość na światło mogą być mylące. Dopiero gdy po kilku dniach od zakażenia pojawi się pęcherzykowata wysypka, chory zaczyna mieć podejrzenia, że dolega mu coś innego, niż klasyczna infekcja.
Półpasiec a koronawirus
Z podobnych powodów co wymienione wyżej, półpasiec może być mylony z COVID-19. Niektóre badania pokazują, że obie te dolegliwości mogą iść ze sobą w parze. COVID-19 powoduje obniżenie odporności komórkowej, co może być bodźcem do aktywacji wirusa VZV. Co ciekawe, w najgorętszych okresach pandemii zaobserwowano wzrost zachorowań na półpasiec.
Półpasiec a ospa wietrzna
Choć obie choroby wywołuje ten sam wirus, wysypka w ospie jest rozsiana po całym ciele i ma postać pojedynczych plamek, a w półpaścu (patrz zdjęcia poniżej) tworzy skupiska pęcherzy po jednej stronie. Skupiska te są rozsiane najczęściej po środkowej części ciała - pojawiają się na tułowiu, brzuchu, plecach. Charakterystyczne jest umiejscowienie zmian tylko po jednej stronie ciała - stąd nazwa choroby: półpasiec.
Inne stany
Inne stany, które mogą przypominać półpaśca, to ukąszenia owadów, alergie skórne, zakażenie wirusem opryszczki pospolitej (HSV) czy liszajec. Ból towarzyszący półpaścowi jest jednak zwykle wyraźnie silniejszy niż w przypadku tych dolegliwości.
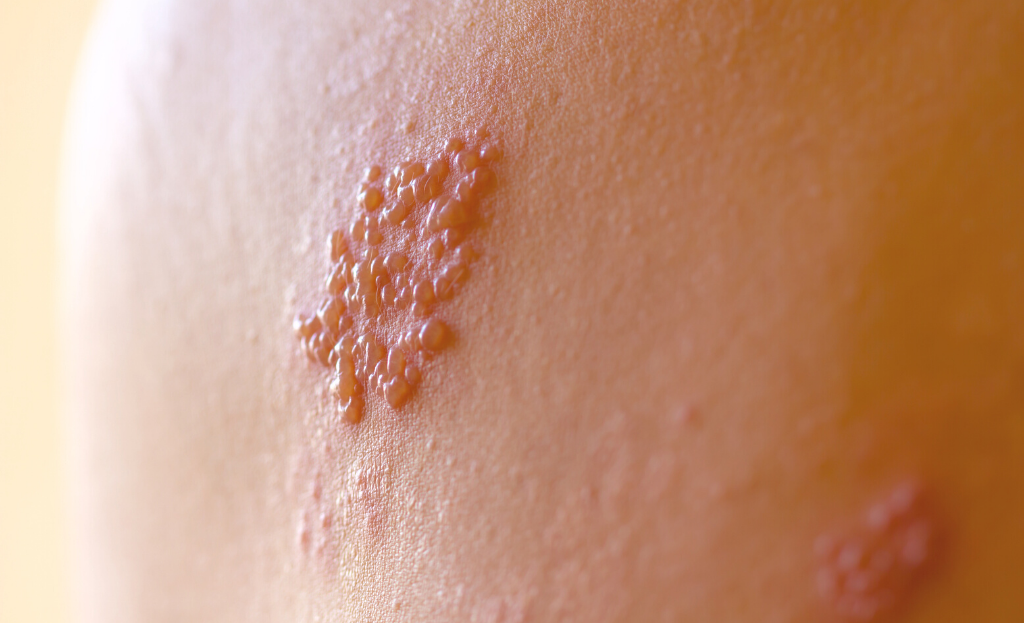
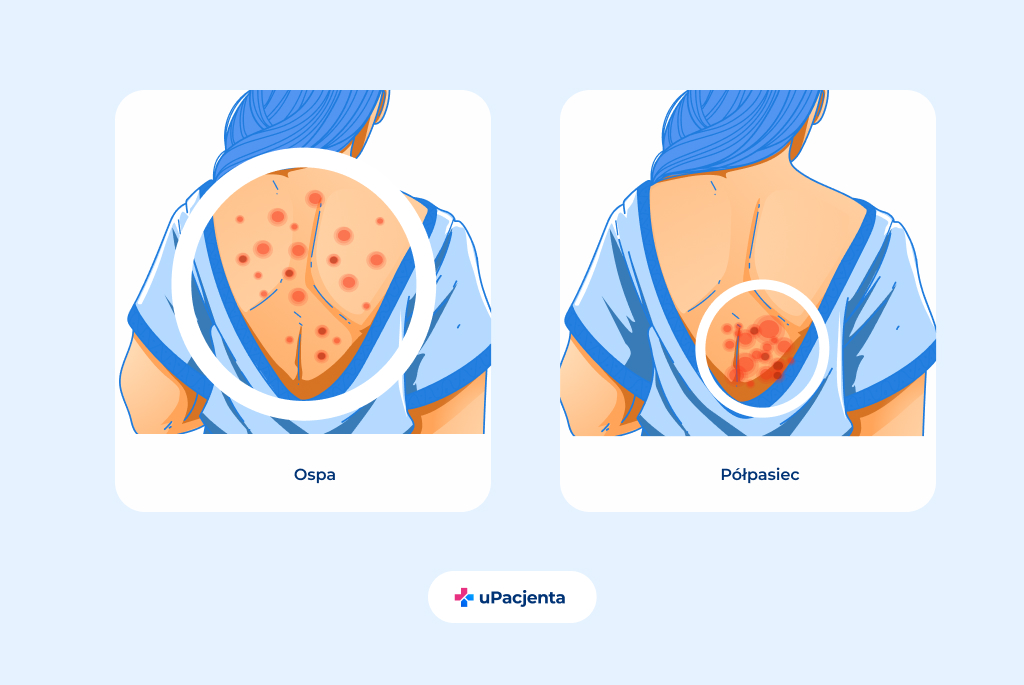
Diagnostyka półpaśca
Rozpoznanie stawia się najczęściej na podstawie wywiadu lekarskiego i charakterystycznego wyglądu zmian skórnych — jednostronne skupiska pęcherzyków to obraz trudny do pomylenia z czymkolwiek innym.
Gdy przebieg choroby jest nietypowy (np. brak wysypki, nietypowe umiejscowienie), lekarz może zlecić badanie przeciwciał IgM skierowanych przeciwko VZV . Obecność IgM wskazuje na aktywne zakażenie. Przeciwciała IgG mogą być obecne we krwi przez całe życie po przechorowaniu ospy lub szczepieniu — sam dodatni wynik IgG nie potwierdza aktywnego półpaśca.
Zamów badanie do domu z uPacjenta.
Badania przeciwciał — kiedy je wykonać?
Oznaczenie przeciwciał IgG przeciwko VZV jest szczególnie przydatne w dwóch sytuacjach:
- Przed planowaną ciążą — pozwala sprawdzić, czy kobieta jest odporna na ospę wietrzną (i pośrednio chroniona przed powikłaniami zakażenia VZV w ciąży).
- Po kontakcie z osobą chorą — u osób z niepewnym wywiadem chorobowym. Wynik ujemny (brak przeciwciał) oznacza podatność na zakażenie i potrzebę profilaktyki.
Zgodnie z wytycznymi , u osób z prawidłową odpornością stężenie IgG < 100 mIU/ml oznacza podatność na zakażenie. U osób z upośledzoną odpornością próg jest wyższy: < 150 mIU/ml.

Ospa (Varicella zoster virus) IgM
Oznaczenie przeciwciał IgM przeciwko wirusowi ospy wietrznej i półpaśca (VZV). Stosowane w diagnostyce serologicznej świeżego zakażenia (ospy).
cena od: 86,93 zł

Ospa (Varicella zoster virus) IgG
Badanie Ospa IgG (VZV) ocenia odporność na ospę wietrzną po przechorowaniu lub szczepieniu. Ważne dla kobiet planujących ciążę i osób z obniżoną odpornością.
cena od: 86,93 zł
Przyczyny półpaśca - kogo dotyka choroba?
Półpasiec u dorosłych
Półpasiec może rozwinąć się u każdego, kto przeszedł ospę wietrzną. Ryzyko rośnie z wiekiem — szacuje się, że co trzecia osoba po 60. roku życia zachoruje na półpaśca.
Czynniki zwiększające ryzyko:
- wiek powyżej 50 lat — to najsilniejszy czynnik
- choroby nowotworowe i chemioterapia
- leczenie immunosupresyjne (po przeszczepach, w chorobach autoimmunologicznych)
- zakażenie HIV
- przewlekły stres i wyczerpanie organizmu
- cukrzyca, przewlekła choroba nerek, choroby płuc
- niedożywienie
Półpasiec u kobiet w ciąży
Ciąża wiąże się z fizjologicznym obniżeniem odporności, co teoretycznie może sprzyjać reaktywacji VZV. W praktyce takie sytuacje zdarzają się bardzo rzadko, szczególnie u kobiet w wieku rozrodczym.
Jeśli kobieta w ciąży nie chorowała na ospę wietrzną i ma kontakt z osobą chorą na ospę lub półpaśca, powinna natychmiast skonsultować się z lekarzem. Zgodnie z wytycznymi, u podatnych ciężarnych (stężenie IgG anty-VZV < 100 mIU/ml) zaleca się profilaktykę poekspozycyjną acyklowirem lub walacyklowirem.
Zakażenie ospą wietrzną w ciągu pierwszych 20 tygodni ciąży wiąże się z ryzykiem płodowego zespołu ospy wietrznej. Zachorowanie matki w okresie od 7 dni przed porodem do 7 dni po porodzie jest groźne dla noworodka i wymaga natychmiastowej interwencji.
Półpasiec u dzieci
Przypadki półpaśca u dzieci są bardzo rzadkie. Nawet po przechorowaniu ospy, reaktywacja wirusa następuje zazwyczaj dopiero po wielu latach, w dorosłości. Wyjątkiem są sytuacje, gdy dziecko ma obniżoną odporność lub gdy matka przechorowała ospę po 20. tygodniu ciąży.
Leczenie półpaśca
Leki przeciwwirusowe - acyklowir i walacyklowir
Podstawą leczenia są doustne leki przeciwwirusowe. Hamują namnażanie się wirusa i łagodzą przebieg choroby. Leczenie daje najlepsze efekty, gdy rozpocznie się je w ciągu 72 godzin od pojawienia się wysypki.
Walacyklowir to prolek acyklowiru — w organizmie przekształca się w acyklowir, ale wchłania się znacznie lepiej z przewodu pokarmowego. Dzięki temu wymaga rzadszego podawania, co ułatwia przestrzeganie schematu leczenia.
U osób z ciężkim przebiegiem lub obniżoną odpornością może być konieczne leczenie szpitalne z dożylnym podaniem acyklowiru.
Leczenie bólu i pielęgnacja skóry
Ból w półpaścu bywa bardzo silny. Do jego łagodzenia stosuje się:
- paracetamol lub ibuprofen — jako leki pierwszego wyboru
- przy silniejszym bólu lekarz może zlecić leki z grupy gabapentynoidów lub opioidów
- miejscowo — preparaty odkażające (np. Octenisept) i maści wspomagające gojenie (np. Vratizolinę)
Pielęgnacja wysypki: zalecane są krótkie, codzienne prysznice bez szorowania skóry. Pomagają zapobiegać nadkażeniom bakteryjnym, które są najczęstszym powikłaniem skórnym. Nie stosuj papek ani zasypek — mogą sprzyjać namnażaniu bakterii pod ich warstwą. Zmieniaj ręczniki i pościel codziennie.
Domowe sposoby na złagodzenie objawów
Leczenie domowe nie zastąpi leków przeciwwirusowych, ale może przynieść ulgę:
- zimne okłady na zmienioną chorobowo skórę — zmniejszają obrzęk i świąd
- kompresy z naparów ziołowych (mięta pieprzowa, rumianek) — działanie łagodzące
- odpoczynek — układ odpornościowy potrzebuje czasu na walkę z wirusem
- luźna, bawełniana odzież — ogranicza podrażnienie zmian skórnych
W okresie choroby warto ograniczyć wychodzenie z domu — zarówno dla własnego komfortu, jak i ze względu na ryzyko zarażenia osób, które nie chorowały na ospę.
Profilaktyka poekspozycyjna - co robić po kontakcie?
To sekcja, o której rzadko mówi się w poradnikach, a ma ogromne praktyczne znaczenie. Jeśli miałeś kontakt z osobą chorą na ospę wietrzną lub półpaśca i nie jesteś pewien swojej odporności — nie czekaj na objawy.
Zgodnie z aktualnymi wytycznymi profilaktyka poekspozycyjna obejmuje trzy możliwości:
1. Szczepienie poekspozycyjne — u osób zdrowych, które nie chorowały na ospę. Szczepionkę należy podać do 3 dni (maksymalnie 5 dni) po kontakcie. Może zapobiec zachorowaniu lub znacząco złagodzić przebieg.
2. Leki przeciwwirusowe (acyklowir lub walacyklowir) — obecnie leczenie pierwszego wyboru stosuje się u osób z grup ryzyka:
- Osoby z obniżoną odpornością
- Kobiety w ciąży (podatne na zakażenie)
- Noworodki (matka zachorowała na ospę 7 dni przed/po porodzie)
3. Dożylna immunoglobulina (IVIG) — stosowana u noworodków z grupy najwyższego ryzyka oraz u osób, u których leki przeciwwirusowe są przeciwwskazane.
Jeśli nie jesteś pewny/pewna szczepienia bądź przechorowania, pierwszym krokiem po kontakcie jest udanie się do lekarza i zbadanie przeciwciał IgG anty-VZV . Jeśli masz potwierdzoną odporność (stężenie ≥ 100 mIU/ml u osób z prawidłową odpornością, ≥ 150 mIU/ml u osób z immunosupresją) — profilaktyka poekspozycyjna nie jest potrzebna.
Szczepionka na półpaśca
Najskuteczniejszą metodą ochrony przed półpaścem jest szczepienie preparatem Shingrix. Szczepionka nie zawiera żywego wirusa — opiera się na rekombinowanym antygenie VZV, dzięki czemu jest bezpieczna także dla osób z obniżoną odpornością.
Shingrix jest dostępny w Polsce od marca 2023 roku. Schemat szczepienia obejmuje 2 dawki podawane w odstępie 2–6 miesięcy.
Refundacja w Polsce (od 1 kwietnia 2025):
- dla grupy wiekowej 65 lat i więcej warunkiem jest stwierdzona choroba przewlekła zwiększająca ryzyko półpaśca*. Takie osoby szczepionkę otrzymują bezpłatnie (100% refundacji)
- dla grupy wiekowej 18–64 lata warunkiem jest stwierdzona choroba przewlekła zwiększająca ryzyko półpaśca*. Takie osoby mają 50% refundację na szczepienie.
*Choroby uprawniające do refundacji: przewlekła choroba serca, płuc, cukrzyca, przewlekła niewydolność nerek, niedobory odporności, nowotwory, zakażenie HIV, choroby autoimmunologiczne (RZS, łuszczyca, NZJ, SM, toczeń), immunosupresja jatrogenna, stan po przeszczepieniu narządu.
Szczepionkę może przepisać lekarz podstawowej opieki zdrowotnej. Zapytaj o nią podczas najbliższej wizyty.
Powikłania nieleczonego półpaśca
Najczęstszym i najbardziej uciążliwym powikłaniem jest neuralgia popółpaścowa — przewlekły ból nerwowy, który utrzymuje się tygodniami lub miesiącami po wygojeniu zmian skórnych. Ból bywa nagły, przeszywający i znacząco obniża jakość życia. Zazwyczaj ustępuje w ciągu 4 tygodni, ale w cięższych przypadkach może trwać do 3 miesięcy i dłużej.
Inne możliwe powikłania:
- nadkażenie bakteryjne zmian skórnych — najczęstsze powikłanie skórne
- trwałe blizny i zaburzenia pigmentacji
- powikłania oczne, w tym jednostronna utrata wzroku (półpasiec oczny)
- zaburzenia słuchu (półpasiec uszny)
- porażenie nerwu twarzowego
- zapalenie opon mózgowo-rdzeniowych lub mózgu (rzadko)
- zapalenie płuc (u osób z obniżoną odpornością)
Ryzyko ciężkich powikłań rośnie z wiekiem i u osób z immunosupresją. Dlatego wczesne wdrożenie leczenia przeciwwirusowego — w ciągu 72 godzin od wysypki — ma tak duże znaczenie.
Kiedy do lekarza?
Skonsultuj się z lekarzem jak najszybciej jeśli:
- zauważysz jednostronną, bolesną wysypkę pęcherzykową — im szybciej rozpoczniesz leczenie, tym lepsze rokowanie
- wysypka pojawia się w okolicy oka lub ucha — ryzyko trwałego uszkodzenia wzroku lub słuchu
- jesteś w ciąży i miałaś kontakt z osobą chorą na ospę lub półpaśca
- masz obniżoną odporność (leczenie immunosupresyjne, HIV, nowotwór)
- ból utrzymuje się po wygojeniu zmian skórnych — możliwa neuralgia popółpaścowa
- gorączka nie ustępuje lub objawy nasilają się mimo leczenia
Aby zweryfikować swój status odporności na wirusa VZV, wykonaj badanie przeciwciał IgG . W diagnostyce aktywnego zakażenia pomocne jest oznaczenie przeciwciał IgM . Ogólną ocenę stanu zdrowia zapewni morfologia krwi i CRP .

Morfologia krwi (rozmaz automatyczny)
Morfologia krwi to podstawowe badanie laboratoryjne oceniające ogólny stan zdrowia. Pomaga w diagnostyce niedokrwistości, infekcji, stanów zapalnych i zaburzeń krzepnięcia.
cena od: 24,99 zł

dr n. med. Marta Dziemiańczuk
Konsultacja merytoryczna





